急性心不全治療ガイドライン(2011年改訂版)
Guidelines for Treatment of Acute Heart Failure( JCS 2011)
Guidelines for Treatment of Acute Heart Failure( JCS 2011)
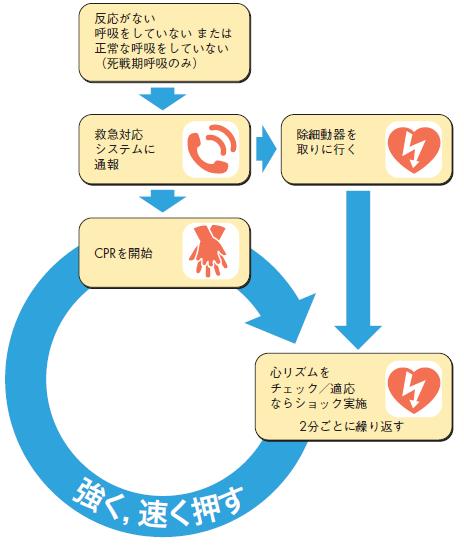
反応がない
呼吸をしていない または
正常な呼吸をしていない
(死戦期呼吸のみ)
救急対応
システムに
通報
除細動器を
取りに行く
CPRを開始
心リズムを
チェック/適応
ならショック実施
2分ごとに繰り返す
呼吸をしていない または
正常な呼吸をしていない
(死戦期呼吸のみ)
救急対応
システムに
通報
除細動器を
取りに行く
CPRを開始
心リズムを
チェック/適応
ならショック実施
2分ごとに繰り返す
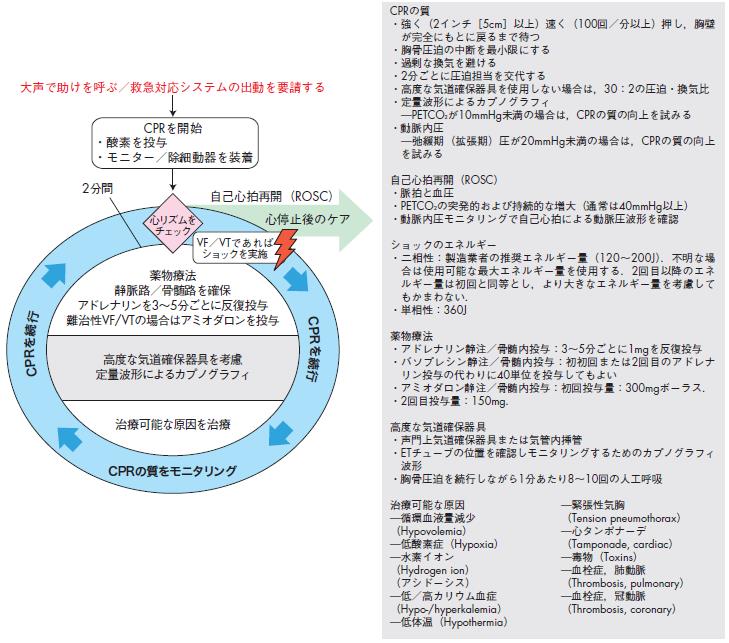
CPRを続行
図11 環状のACLS アルゴリズム109)
CPRの質
・強く(2インチ[5cm]以上)速く(100回/分以上)押し,胸壁
が完全にもとに戻るまで待つ
・胸骨圧迫の中断を最小限にする
・過剰な換気を避ける
・2分ごとに圧迫担当を交代する
・高度な気道確保器具を使用しない場合は,30:2の圧迫・換気比
・定量波形によるカプノグラフィ
̶PETCO2が10mmHg未満の場合は,CPRの質の向上を試みる
・動脈内圧
̶弛緩期(拡張期)圧が20mmHg未満の場合は,CPRの質の向上
を試みる
自己心拍再開(ROSC)
・脈拍と血圧
・PETCO2の突発的および持続的な増大(通常は40mmHg以上)
・動脈内圧モニタリングで自己心拍による動脈圧波形を確認
ショックのエネルギー
・二相性:製造業者の推奨エネルギー量(120~200J).不明な場
合は使用可能な最大エネルギー量を使用する.2回目以降のエネ
ルギー量は初回と同等とし,より大きなエネルギー量を考慮して
もかまわない.
・単相性:360J
薬物療法
・アドレナリン静注/骨髄内投与:3~5分ごとに1mgを反復投与
・バソプレシン静注/骨髄内投与:初初回または2回目のアドレナ
リン投与の代わりに40単位を投与してもよい
・アミオダロン静注/骨髄内投与:初回投与量:300mgボーラス.
・2回目投与量:150mg.
高度な気道確保器具
・声門上気道確保器具または気管内挿管
・ETチューブの位置を確認しモニタリングするためのカプノグラフィ
波形
・胸骨圧迫を続行しながら1分あたり8~10回の人工呼吸
大声で助けを呼ぶ/救急対応システムの出動を要請する
CPRを開始心リズムをチェック薬物療法静脈路/骨髄路を確保アドレナリンを3~5分ごとに反復投与難治性VF/VTの場合はアミオダロンを投与
高度な気道確保器具を考慮定量波形によるカプノグラフィ治療可能な原因を治療CPRの質をモニタリング
VF/VTであればショックを実施2分間心停止後のケア自己心拍再開(ROSC)・酸素を投与
・モニター/除細動器を装着緊張性気胸(Tension pneumothorax)心タンポナーデ
(Tamponade, cardiac)毒物(Toxins)血栓症,肺動脈(Thrombosis, pulmonary)血栓症,冠動脈
(Thrombosis, coronary)治療可能な原因循環血液量減少
(Hypovolemia)
̶低酸素症(Hypoxia)
̶水素イオン
(Hydrogen ion)
(アシドーシス)
̶低/高カリウム血症
(Hypo-/hyperkalemia)
̶低体温(Hypothermia)
図11 環状のACLS アルゴリズム109)
CPRの質
・強く(2インチ[5cm]以上)速く(100回/分以上)押し,胸壁
が完全にもとに戻るまで待つ
・胸骨圧迫の中断を最小限にする
・過剰な換気を避ける
・2分ごとに圧迫担当を交代する
・高度な気道確保器具を使用しない場合は,30:2の圧迫・換気比
・定量波形によるカプノグラフィ
̶PETCO2が10mmHg未満の場合は,CPRの質の向上を試みる
・動脈内圧
̶弛緩期(拡張期)圧が20mmHg未満の場合は,CPRの質の向上
を試みる
自己心拍再開(ROSC)
・脈拍と血圧
・PETCO2の突発的および持続的な増大(通常は40mmHg以上)
・動脈内圧モニタリングで自己心拍による動脈圧波形を確認
ショックのエネルギー
・二相性:製造業者の推奨エネルギー量(120~200J).不明な場
合は使用可能な最大エネルギー量を使用する.2回目以降のエネ
ルギー量は初回と同等とし,より大きなエネルギー量を考慮して
もかまわない.
・単相性:360J
薬物療法
・アドレナリン静注/骨髄内投与:3~5分ごとに1mgを反復投与
・バソプレシン静注/骨髄内投与:初初回または2回目のアドレナ
リン投与の代わりに40単位を投与してもよい
・アミオダロン静注/骨髄内投与:初回投与量:300mgボーラス.
・2回目投与量:150mg.
高度な気道確保器具
・声門上気道確保器具または気管内挿管
・ETチューブの位置を確認しモニタリングするためのカプノグラフィ
波形
・胸骨圧迫を続行しながら1分あたり8~10回の人工呼吸
大声で助けを呼ぶ/救急対応システムの出動を要請する
CPRを開始心リズムをチェック薬物療法静脈路/骨髄路を確保アドレナリンを3~5分ごとに反復投与難治性VF/VTの場合はアミオダロンを投与
高度な気道確保器具を考慮定量波形によるカプノグラフィ治療可能な原因を治療CPRの質をモニタリング
VF/VTであればショックを実施2分間心停止後のケア自己心拍再開(ROSC)・酸素を投与
・モニター/除細動器を装着緊張性気胸(Tension pneumothorax)心タンポナーデ
(Tamponade, cardiac)毒物(Toxins)血栓症,肺動脈(Thrombosis, pulmonary)血栓症,冠動脈
(Thrombosis, coronary)治療可能な原因循環血液量減少
(Hypovolemia)
̶低酸素症(Hypoxia)
̶水素イオン
(Hydrogen ion)
(アシドーシス)
̶低/高カリウム血症
(Hypo-/hyperkalemia)
̶低体温(Hypothermia)
重症の急性心不全,慢性心不全の急性増悪では肺うっ血に伴う重度の低酸素血症と起座呼吸の状態で搬送される.救急外来・緊急処置室での
迅速な診断と的確な救急対応が要求される.まず,心不全ではまず原因疾患を検索するが,緊急時には速やかに生命徴候を確認し,呼吸困難,低
酸素血症,血圧異常などに対する介入を優先する.2008年に提唱されたクリニカルシナリオは急性心不全の救急治療を速やかに開始するための1
つのアプローチである(表11)108).
①心肺停止患者
急性心不全では重度の低酸素血症やアシドーシス,あるいは心室頻拍などの致死的不整脈が原因で心室細動や心肺停止に陥る患者がしばしば
みられる.心不全が重症化し,心肺停止に陥った患者では,停止前の酸素飽和度が低下しており脳虚血が進行しやすい.そのため,より迅速な心
肺蘇生が必要となる.心肺停止時には,「AHA心肺蘇生と救急心血管疾患治療のためのガイドライン2010」,すなわちACLSに基づいた心肺蘇生を
行う.今回のガイドライン改訂の最大の変更点は,A―B―C(気道,呼吸,胸骨圧迫)からC―A―B(胸骨圧迫,気道,呼吸)への変更を勧告してい
る点にある(図10).胸骨圧迫開始の遅れをなくそう,との明確な意図がある.医療従事者は従来通り,30:2で胸骨圧迫(100回以上/分,5cm以上
押す)と換気を繰り返す.そして,できるだけ早期にAEDを用いる.
心室細動または無脈性心室頻拍(pulseless VT)の患者では,気管内挿管よりもまず電的除細動(ショック;2 相性では120~ 200J,単相性では
360J の出力だが2相性の方が除細動されやすい)を最優先する.除細動開始までの時間が少しでもかかるようであれば,ただちに胸骨圧迫を再開
する.心室細動が2~ 3 分以上持続すると心筋内の酸素とエネルギーが枯渇する.最初の電気的除細動後,ただちに絶え間ない心臓マッサージと
人工呼吸(通常30:2 の割合を1 サイクルとする)による心肺蘇生(CPR)を開始する.図11のごとく質の高いCPRを継続しながら独歩退院による完
全回復を目指す.
薬剤投与については,エピネフリン,バソプレシン,アミオダロンが推奨される.我が国ではニフェカラントに関するエビデンスがあり,詳細は抗不整
者ではCPRを怠る可能性がある.これはアウトカムとして患者の蘇生率を低下させる.気管チューブの位置およびCPRの質の確認のためにモニタリ
ングとして定量波形によるカプノグラフィが推奨される.
基本的に上記のCPRを続けるが,CPRのみで改善の見込みのない患者で,適応があれば経皮的心肺補助装置(PCPS)を導入する.本法が適
応となる心肺停止患者は,発症が目撃され,適切な蘇生が行われた例で,除外条件に抵触しない例である.特に,劇症型心筋炎109)や重症肺塞栓
症などはPCPSで著明に改善する.これらの患者では導入タイミングを失さないよう留意する.難治性心不全患者では自己心拍が再開しても心ポン
プ機能が低下しているために血圧が維持できないことがある.このような患者では,各種強心薬,昇圧薬を投与する.ガイドライン2010では,心肺再
開後診療の体系化が重要視され,適応患者では低体温療法と経皮的冠動脈インターベンションを追加する110).その他,知っておくべき変更点とし
ては,アトロピンはPEAおよび心静止の介入において通常は推奨されなくなった.また,アデノシンは安定した単形性の広いQRS幅の頻拍の早期
診断や早期治療として推奨される.しかし「不規則な」広いQRS幅の頻拍に対しては使用すべきでない111).
1 救急処置,ACLS
入院時の管理
・非侵襲的監視:SaO2,血圧,体温
・酸素
・適応があれば非侵襲陽圧呼吸(NPPV)
・身体診察
・臨床検査
・BNPまたはNT-pro BNPの測定:心不全の診断が不明の場合
・心電図検査
・胸部X線写真
CS 1 CS 2 CS 3 CS 4 CS 5
収縮期血圧(SBP)>140mmHg SBP 100~140mmHg SBP<100mmHg 急性冠症候群右心不全
・ 急激に発症する・ 主病態はびまん性肺水腫・ 全身性浮腫は軽度:体液量が正常または低下している場合もある・ 急性の充満圧の上昇・ 左室駆出率は保持され
ていることが多い・ 病態生理としては血管性・ 徐々に発症し体重増加を伴う・ 主病態は全身性浮腫・ 肺水腫は軽度・ 慢性の充満圧,静脈圧や肺動脈圧の上昇
・ その他の臓器障害:腎機能障害や肝機能障害,貧血,低アルブミン血症・ 急激あるいは徐々に発症する・ 主病態は低灌流・ 全身浮腫や肺水腫は軽度
・ 充満圧の上昇・ 以下の2つの病態がある① 低灌流または心原性ショックを認める場合② 低灌流または心原性ショックがない場合・ 急性心不全の症状およ
び徴候・ 急性冠症候群の診断・ 心臓トロポニンの単独の上昇だけではCS4に分類しない・ 急激または緩徐な発症・ 肺水腫はない
・ 右室機能不全・ 全身性の静脈うっ血所見治療・ NPPVおよび硝酸薬・ 容量過負荷がある場合を除いて,利尿薬の適
応はほとんどない・ NPPVおよび硝酸薬・ 慢性の全身性体液貯留が認められる場合に利尿薬を使用・ 体液貯留所見がなければ容量負荷を試みる
・ 強心薬・ 改善が認められなければ肺動脈カテーテル・ 血圧<100mmHgおよび低灌流が持続している場合には血管収縮薬・ NPPV
・ 硝酸薬・ 心臓カテーテル検査・ ガイドラインが推奨するACSの管理:アスピ
リン,ヘパリン,再灌
流療法
・ 大動脈内バルーンパン
ピング
・ 容量負荷を避ける
・ SBP>90mmHgおよび
慢性の全身性体液貯留
が認められる場合に利
尿薬を使用
・ SBP<90mmHgの場合
は強心薬
・ SBP>100mmHgに改善
しない場合は血管収縮
薬
治療目標
・ 呼吸困難の軽減
・ 状態の改善
・ 心拍数の減少
・ 尿量>0.5ml/Kg/min
・ 収縮機血圧の維持と
改善
・ 適正な灌流に回復
・非侵襲的監視:SaO2,血圧,体温
・酸素
・適応があれば非侵襲陽圧呼吸(NPPV)
・身体診察
・臨床検査
・BNPまたはNT-pro BNPの測定:心不全の診断が不明の場合
・心電図検査
・胸部X線写真
CS 1 CS 2 CS 3 CS 4 CS 5
収縮期血圧(SBP)>140mmHg SBP 100~140mmHg SBP<100mmHg 急性冠症候群右心不全
・ 急激に発症する・ 主病態はびまん性肺水腫・ 全身性浮腫は軽度:体液量が正常または低下している場合もある・ 急性の充満圧の上昇・ 左室駆出率は保持され
ていることが多い・ 病態生理としては血管性・ 徐々に発症し体重増加を伴う・ 主病態は全身性浮腫・ 肺水腫は軽度・ 慢性の充満圧,静脈圧や肺動脈圧の上昇
・ その他の臓器障害:腎機能障害や肝機能障害,貧血,低アルブミン血症・ 急激あるいは徐々に発症する・ 主病態は低灌流・ 全身浮腫や肺水腫は軽度
・ 充満圧の上昇・ 以下の2つの病態がある① 低灌流または心原性ショックを認める場合② 低灌流または心原性ショックがない場合・ 急性心不全の症状およ
び徴候・ 急性冠症候群の診断・ 心臓トロポニンの単独の上昇だけではCS4に分類しない・ 急激または緩徐な発症・ 肺水腫はない
・ 右室機能不全・ 全身性の静脈うっ血所見治療・ NPPVおよび硝酸薬・ 容量過負荷がある場合を除いて,利尿薬の適
応はほとんどない・ NPPVおよび硝酸薬・ 慢性の全身性体液貯留が認められる場合に利尿薬を使用・ 体液貯留所見がなければ容量負荷を試みる
・ 強心薬・ 改善が認められなければ肺動脈カテーテル・ 血圧<100mmHgおよび低灌流が持続している場合には血管収縮薬・ NPPV
・ 硝酸薬・ 心臓カテーテル検査・ ガイドラインが推奨するACSの管理:アスピ
リン,ヘパリン,再灌
流療法
・ 大動脈内バルーンパン
ピング
・ 容量負荷を避ける
・ SBP>90mmHgおよび
慢性の全身性体液貯留
が認められる場合に利
尿薬を使用
・ SBP<90mmHgの場合
は強心薬
・ SBP>100mmHgに改善
しない場合は血管収縮
薬
治療目標
・ 呼吸困難の軽減
・ 状態の改善
・ 心拍数の減少
・ 尿量>0.5ml/Kg/min
・ 収縮機血圧の維持と
改善
・ 適正な灌流に回復
表11 入院早期における急性心不全患者の管理アルゴリズム(クリニカルシナリオ)
図10 ガイドライン2010 のBLS アルゴリズム109)
図11 環状のACLS アルゴリズム109)