

急性心不全治療ガイドライン(2011年改訂版)
Guidelines for Treatment of Acute Heart Failure( JCS 2011)
Guidelines for Treatment of Acute Heart Failure( JCS 2011)
内頸静脈
胸骨柄体の
角度
~45°
頸静脈圧<3cm
正常値
胸骨柄体の
角度
~45°
頸静脈圧<3cm
正常値
①症状
急性心不全の症状や身体所見は,うっ血によるものと低心拍出状態による末梢循環不全によるものに大別される(表8).うっ血によるものは左心不
全と右心不全では異なる.
左心不全の場合には左室拡張末期圧や左房圧の上昇に伴う肺静脈のうっ血症状や身体所見が現れる.呼吸器症状として,ガス交換の異常を代
償すべく呼吸困難,息切れ,頻呼吸などを訴える.治療効果の判断基準となるので,呼吸様式や呼吸数の記録は重要である.また,座位では明らか
な心不全症状を認めなくても仰臥位で呼吸困難を認めることがある.肺野の聴診はうっ血の程度により異なる.急性心筋梗塞では聴診所見を主とし
た心不全重症度分類としてKillipの分類が用いられている(表3).
また肺うっ血が気管支に影響を与えると咳が出現し,気管支の浮腫が高度になれば気管支喘息に類似した乾性ラ音を聴取することがある.気道の
毛細血管が破綻すると肺胞の水分とまざりピンク色の泡沫状痰が出現し,水泡音(coarse crackles)を聴取する.気管支炎や肺炎を原因疾患にもつ
患者が,急性心不全を合併していることがあるため,合併する疾患の正確な診断と治療方針をたてる必要がある.
右心不全の場合には右房圧の上昇に伴う体静脈のうっ血により,肝臓や消化器のうっ血症状や内頸静脈怒張など静脈系の拡張に伴う身体所見が
出現する(表8).両下肢や顔面の浮腫は右房圧の上昇を反映している.これには,循環不全の結果としてレニン・アンジオテンシン・アルドステロン
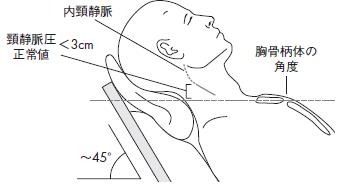
(RAA)系が賦活化し,全身の水分量が増加していることも関与している.うっ血の程度の評価として中心静脈圧の推定が非観血的に可能である.
図5のように,上半身を45度拳上した状態で,頸静脈圧(cm)は頸静脈拍動の頂点から胸骨角までの垂線距離(cm)と推測される.推定右房圧は
3/4×[頸静脈圧(cm)+5(cm)](mmHg)と計算される.推定右房圧の10mmHgを境界として肺動脈楔入圧が22mmHg以下か以上かを80%の心不
全患者で推定可能である.
②心臓の聴診
心臓の聴診は,特に,緊急手術が必要になる心室中隔穿孔や乳頭筋断裂による急性僧帽弁逆流の診断に有用であり,心エコー図所見との相互
補完より早期診断および手術のタイミングを決定することができる.急性心不全では機能的僧帽弁閉鎖不全による収縮期雑音を聴取することが多
い.低拍出性心不全の患者では,Ⅰ音の減弱およびⅢ音,Ⅳ音を聴取することが多く,心室性や心房性ギャロップ(奔馬調律)を聴取する.
③体血圧の測定
急性心不全で血圧の上昇を認める患者は,高血圧が無治療で急性心不全に至った場合(Ⅳ.2.参照)と,急性心不全のために血圧が上昇してい
る場合とがある.一般に,急性心不全では末梢血管抵抗は増加している.体血圧は[心拍出量]×[末梢血管抵抗]で決まるため心拍出量が維持さ
れた急性心不全では極端に血圧が上がっていることがある.急性心不全の結果として血圧が上昇している場合は,その上昇が左室に後負荷増大を
引き起こし,急性心不全のさらなる増悪因子になっている.このような患者では,急性心不全を治療すれば体血圧は自ずと下がる.これに対して,高
血圧が無治療か,管理不良から急性心不全を発症した患者では,拡張性心不全の可能性を考慮に入れて加療に努める( Ⅵ.参照).2008年,
MebazaaとGheorghiadeらは病院到着前や入院直後の早い時期の収縮期血圧から,その病態を大まかに分類し,その後の治療の流れを組み立て
る提案(クリニカルシナリオ)がなされた(表11)21).
一方,血圧が低い場合は,心原性ショックか否かを診断し介入する.脈圧から低心拍出量を推定する方法として,脈圧[収縮期圧-拡張期圧]が収
縮期圧の1/4以下なら心係数2.2L/分/m2以下と推定される.また交互脈の存在も低心拍出量の徴候として重要である.
2 急性期診断のための症状と身体所見
クラスⅠ 心不全の徴候なし
クラスⅡ 軽度~中等度心不全
ラ音聴取領域が全肺野の50%未満
クラスⅢ 重症心不全
肺水腫,ラ音聴取領域が全肺野の50%以上
クラスⅣ 心原性ショック
血圧90mmHg未満,尿量減少,チアノーゼ,
冷たく湿った皮膚,意識障害を伴う
クラスⅡ 軽度~中等度心不全
ラ音聴取領域が全肺野の50%未満
クラスⅢ 重症心不全
肺水腫,ラ音聴取領域が全肺野の50%以上
クラスⅣ 心原性ショック
血圧90mmHg未満,尿量減少,チアノーゼ,
冷たく湿った皮膚,意識障害を伴う
表3 Killip分類:急性心筋梗塞における心機能障害の重症度分類
うっ血症状と所見
左心不全
症状:呼吸困難,息切れ,頻呼吸,起座呼吸
所見: 水泡音,喘鳴,ピンク色泡沫状痰,Ⅲ音やⅣ音の
聴取
右心不全
症状: 右季肋部痛,食思不振,腹満感,心窩部不快感,
易疲労感
所見: 肝腫大,肝胆道系酵素の上昇,頸静脈怒張,右心
不全が高度な時は肺うっ血所見が乏しい
低心拍出量による症状,所見
症状:意識障害,不穏,記銘力低下
所見: 冷汗,四肢冷感,チアノーゼ,低血圧,乏尿,身
の置き場がない様相
左心不全
症状:呼吸困難,息切れ,頻呼吸,起座呼吸
所見: 水泡音,喘鳴,ピンク色泡沫状痰,Ⅲ音やⅣ音の
聴取
右心不全
症状: 右季肋部痛,食思不振,腹満感,心窩部不快感,
易疲労感
所見: 肝腫大,肝胆道系酵素の上昇,頸静脈怒張,右心
不全が高度な時は肺うっ血所見が乏しい
低心拍出量による症状,所見
症状:意識障害,不穏,記銘力低下
所見: 冷汗,四肢冷感,チアノーゼ,低血圧,乏尿,身
の置き場がない様相
表8 急性心不全の自覚症状,他覚所見
図5 非観血的中心静脈圧の推定法
入院時の管理
・非侵襲的監視:SaO2,血圧,体温
・酸素
・適応があれば非侵襲陽圧呼吸(NPPV)
・身体診察
・臨床検査
・BNPまたはNT-pro BNPの測定:心不全の診断が不明の場合
・心電図検査
・胸部X線写真
CS 1 CS 2 CS 3 CS 4 CS 5
収縮期血圧(SBP)>140mmHg SBP 100~140mmHg SBP<100mmHg 急性冠症候群右心不全
・ 急激に発症する・ 主病態はびまん性肺水腫・ 全身性浮腫は軽度:体液量が正常または低下している場合もある・ 急性の充満圧の上昇・ 左室駆出率は保持され
ていることが多い・ 病態生理としては血管性・ 徐々に発症し体重増加を伴う・ 主病態は全身性浮腫・ 肺水腫は軽度・ 慢性の充満圧,静脈圧や肺動脈圧の上昇
・ その他の臓器障害:腎機能障害や肝機能障害,貧血,低アルブミン血症・ 急激あるいは徐々に発症する・ 主病態は低灌流・ 全身浮腫や肺水腫は軽度
・ 充満圧の上昇・ 以下の2つの病態がある① 低灌流または心原性ショックを認める場合② 低灌流または心原性ショックがない場合・ 急性心不全の症状およ
び徴候・ 急性冠症候群の診断・ 心臓トロポニンの単独の上昇だけではCS4に分類しない・ 急激または緩徐な発症・ 肺水腫はない
・ 右室機能不全・ 全身性の静脈うっ血所見治療・ NPPVおよび硝酸薬・ 容量過負荷がある場合を除いて,利尿薬の適
応はほとんどない・ NPPVおよび硝酸薬・ 慢性の全身性体液貯留が認められる場合に利尿薬を使用・ 体液貯留所見がなければ容量負荷を試みる
・ 強心薬・ 改善が認められなければ肺動脈カテーテル・ 血圧<100mmHgおよび低灌流が持続している場合には血管収縮薬・ NPPV
・ 硝酸薬・ 心臓カテーテル検査・ ガイドラインが推奨するACSの管理:アスピ
リン,ヘパリン,再灌
流療法
・ 大動脈内バルーンパン
ピング
・ 容量負荷を避ける
・ SBP>90mmHgおよび
慢性の全身性体液貯留
が認められる場合に利
尿薬を使用
・ SBP<90mmHgの場合
は強心薬
・ SBP>100mmHgに改善
しない場合は血管収縮
薬
治療目標
・ 呼吸困難の軽減
・ 状態の改善
・ 心拍数の減少
・ 尿量>0.5ml/Kg/min
・ 収縮機血圧の維持と
改善
・ 適正な灌流に回復
・非侵襲的監視:SaO2,血圧,体温
・酸素
・適応があれば非侵襲陽圧呼吸(NPPV)
・身体診察
・臨床検査
・BNPまたはNT-pro BNPの測定:心不全の診断が不明の場合
・心電図検査
・胸部X線写真
CS 1 CS 2 CS 3 CS 4 CS 5
収縮期血圧(SBP)>140mmHg SBP 100~140mmHg SBP<100mmHg 急性冠症候群右心不全
・ 急激に発症する・ 主病態はびまん性肺水腫・ 全身性浮腫は軽度:体液量が正常または低下している場合もある・ 急性の充満圧の上昇・ 左室駆出率は保持され
ていることが多い・ 病態生理としては血管性・ 徐々に発症し体重増加を伴う・ 主病態は全身性浮腫・ 肺水腫は軽度・ 慢性の充満圧,静脈圧や肺動脈圧の上昇
・ その他の臓器障害:腎機能障害や肝機能障害,貧血,低アルブミン血症・ 急激あるいは徐々に発症する・ 主病態は低灌流・ 全身浮腫や肺水腫は軽度
・ 充満圧の上昇・ 以下の2つの病態がある① 低灌流または心原性ショックを認める場合② 低灌流または心原性ショックがない場合・ 急性心不全の症状およ
び徴候・ 急性冠症候群の診断・ 心臓トロポニンの単独の上昇だけではCS4に分類しない・ 急激または緩徐な発症・ 肺水腫はない
・ 右室機能不全・ 全身性の静脈うっ血所見治療・ NPPVおよび硝酸薬・ 容量過負荷がある場合を除いて,利尿薬の適
応はほとんどない・ NPPVおよび硝酸薬・ 慢性の全身性体液貯留が認められる場合に利尿薬を使用・ 体液貯留所見がなければ容量負荷を試みる
・ 強心薬・ 改善が認められなければ肺動脈カテーテル・ 血圧<100mmHgおよび低灌流が持続している場合には血管収縮薬・ NPPV
・ 硝酸薬・ 心臓カテーテル検査・ ガイドラインが推奨するACSの管理:アスピ
リン,ヘパリン,再灌
流療法
・ 大動脈内バルーンパン
ピング
・ 容量負荷を避ける
・ SBP>90mmHgおよび
慢性の全身性体液貯留
が認められる場合に利
尿薬を使用
・ SBP<90mmHgの場合
は強心薬
・ SBP>100mmHgに改善
しない場合は血管収縮
薬
治療目標
・ 呼吸困難の軽減
・ 状態の改善
・ 心拍数の減少
・ 尿量>0.5ml/Kg/min
・ 収縮機血圧の維持と
改善
・ 適正な灌流に回復
表11 入院早期における急性心不全患者の管理アルゴリズム(クリニカルシナリオ)



- Home
- Ⅱ 診断
- 2 救急処置室における診断手順
- 2 急性期診断のための症状と身体所見