

急性心不全治療ガイドライン(2011年改訂版)
Guidelines for Treatment of Acute Heart Failure( JCS 2011)
Guidelines for Treatment of Acute Heart Failure( JCS 2011)
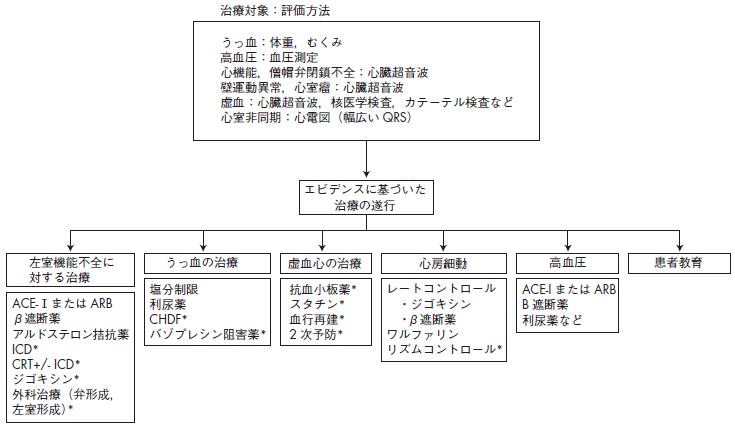
治療対象:評価方法
うっ血:体重,むくみ
高血圧:血圧測定
心機能,僧帽弁閉鎖不全:心臓超音波
壁運動異常,心室瘤:心臓超音波
虚血:心臓超音波,核医学検査,カテーテル検査など
心室非同期:心電図(幅広いQRS)
*適応のある患者に対して施行する.
ACE-I=アンジオテンシン変換酵素阻害薬,ARB=アンジオテンシンⅡ拮抗薬,ICD=植込み型除
細動器,CRT=心臓再同期療法,CHDF=持続的血液濾過透析.
エビデンスに基づいた
治療の遂行
左室機能不全に対する治療ACE-ⅠまたはARBβ遮断薬アルドステロン拮抗薬ICD*CRT+/- ICD*ジゴキシン*外科治療(弁形成,左室形成)*
うっ血の治療
塩分制限
利尿薬
CHDF*
バゾプレシン阻害薬*
虚血心の治療
抗血小板薬*
スタチン*
血行再建*
2 次予防*
心房細動
レートコントロール
・ジゴキシン
・β遮断薬
ワルファリン
リズムコントロール*
高血圧
ACE-I またはARB
B 遮断薬
利尿薬など
患者教育
うっ血:体重,むくみ
高血圧:血圧測定
心機能,僧帽弁閉鎖不全:心臓超音波
壁運動異常,心室瘤:心臓超音波
虚血:心臓超音波,核医学検査,カテーテル検査など
心室非同期:心電図(幅広いQRS)
*適応のある患者に対して施行する.
ACE-I=アンジオテンシン変換酵素阻害薬,ARB=アンジオテンシンⅡ拮抗薬,ICD=植込み型除
細動器,CRT=心臓再同期療法,CHDF=持続的血液濾過透析.
エビデンスに基づいた
治療の遂行
左室機能不全に対する治療ACE-ⅠまたはARBβ遮断薬アルドステロン拮抗薬ICD*CRT+/- ICD*ジゴキシン*外科治療(弁形成,左室形成)*
うっ血の治療
塩分制限
利尿薬
CHDF*
バゾプレシン阻害薬*
虚血心の治療
抗血小板薬*
スタチン*
血行再建*
2 次予防*
心房細動
レートコントロール
・ジゴキシン
・β遮断薬
ワルファリン
リズムコントロール*
高血圧
ACE-I またはARB
B 遮断薬
利尿薬など
患者教育
1 目標体重の達成
2 目標血圧の達成
3 日常労作時の息切れやめまいがないこと
4 経口治療薬追加・変更後少なくとも24時間以上状態が
安定している
5 静注用治療薬中止後,少なくとも48時間以上状態が安
定している
6 経口利尿薬による至適循環血液量の維持
7 明らかな脱水がない
8 腎機能が安定しているか,もしくは改善にむかっている
9 急性心不全に至ったきっかけや増悪因子の十分な対処
10 心不全治療ガイドラインに基づいた治療計画の施行ある
いは立案
11 患者および家族への心不全教育
2 目標血圧の達成
3 日常労作時の息切れやめまいがないこと
4 経口治療薬追加・変更後少なくとも24時間以上状態が
安定している
5 静注用治療薬中止後,少なくとも48時間以上状態が安
定している
6 経口利尿薬による至適循環血液量の維持
7 明らかな脱水がない
8 腎機能が安定しているか,もしくは改善にむかっている
9 急性心不全に至ったきっかけや増悪因子の十分な対処
10 心不全治療ガイドラインに基づいた治療計画の施行ある
いは立案
11 患者および家族への心不全教育
クラスⅠ
・ 急性心不全早期からACE阻害薬(使用できない場合は
ARB)を少量から開始し,漸増する:(レベルC)
・ 収縮障害に基づく心不全の場合は入院中にβ遮断薬を導
入する:(レベルA)
・ 急性心不全早期からACE阻害薬(使用できない場合は
ARB)を少量から開始し,漸増する:(レベルC)
・ 収縮障害に基づく心不全の場合は入院中にβ遮断薬を導
入する:(レベルA)
Ⅷ 急性心不全から慢性期への移行と退院の目安
心不全症状や徴候が改善し, 体内水分量の調節(euvolemia)が可能となれば,エビデンスに則り,慢性心不全の治療の開始,薬剤の到達目標量
への増量を試みる段階に進む.この時期には,急性心不全期に生じた心筋障害や腎障害の程度を評価しながら対応を決める.
浮腫や息切れなどのうっ血症状が消失しても,左室拡張末期圧(LVEDP)の上昇が持続している患者がいる(hemodynamic congestion).した
がって,直接的,間接的指標を評価しながらLVEDPを類推し対応していく.この指標には内頚静脈圧,心エコー検査による経三尖弁圧較差などがあ
る.Swan-Ganzカテーテルによる血行動態指標が予後改善にはつながらないとの指摘はあるが284),難治性患者,なかでも腎機能悪化患者では有
用である.慢性心不全ではBNP(NT-Pro BNP)ガイド治療が有効との報告285)はあるが,急性心不全では不確実である.
ACE阻害薬はなるべく早期に開始する(表43).ACE阻害薬が使用できない患者ではARBを用いる.ACE阻害薬の導入にあたり,次の2つの事項
に留意する.1つは十分な利尿がついた後ではACE阻害薬の反応性が良く,利尿反応前と同一量で維持すると血圧低下の可能性があること,もう1つ
はACE阻害薬が利尿薬の反応を低下させる可能性がある点である286).したがって,ACE阻害薬の投与は少量から開始し,漸増する.維持量は血圧
などで規定されるが経験的なものである.血圧が低い患者や低腎機能例ではその導入にカプトプリル(心不全の保険適応はない)が有効な場合があ
る.ACE阻害薬投与後も心不全症状が存在したり,血管収縮の徴候が持続したりすれば硝酸薬の追加投与が有効な例もある287).
拡張性心不全に基づく心不全に対する有効性は未だに確立していない.原因疾患が収縮障害に基づくものであればβ遮断薬を導入する(表43).
うっ血所見がなく,心不全が十分に安定した状態下でβ遮断薬を導入することが望ましい.β遮断薬を十分量投与するためには入院中に開始すべきで
あり288),入院中に導入を開始したほうが長期予後は良い289).β遮断薬不忍容の原因が心不全増悪の場合はピモベンダン(Pimobendan)1.25mg/
日または2.5mg/日を併用するとβ遮断薬が導入できる例がある288).
急性心不全の治療はうっ血や心不全症状を改善させるだけでなく,合併症を含めた病態を総合的に把握し,再入院予防を含めた予後改善を目指さ
なければならない.そのためには,個々の項目に関してエビデンスに基づいた治療を進めなければならない(図16).今後,このような包括的な治療が
急性心不全の予後を改善するか否かを検証する必要もある.
急性心不全は多様な病態を含んでおり,確立した退院時基準はない.一応の目安を表44に示す.退院60~ 90日後に死亡したり,再入院する患者
は退院後数週間のうちに心不全症状が悪化したり,その徴候が再発する.神経体液性因子や腎機能の悪化例も多い289).退院後数か月は心不全の
再増悪を招来しやすく,慎重な疾病管理が不可欠と考えておくべきである.
表43 急性心不全から慢性期への移行
図16 急性心不全の評価とエビデンスに基づいた治療の遂行
(J Am Coll Cardiol 2009; 53:557-73 図3 より改変)
(J Am Coll Cardiol 2009; 53:557-73 図3 より改変)
*適応のある患者に対して施行する.
ACE-I=アンジオテンシン変換酵素阻害薬,ARB=アンジオテンシンⅡ拮抗薬,ICD=植込み型除
細動器,CRT=心臓再同期療法,CHDF=持続的血液濾過透析.
ACE-I=アンジオテンシン変換酵素阻害薬,ARB=アンジオテンシンⅡ拮抗薬,ICD=植込み型除
細動器,CRT=心臓再同期療法,CHDF=持続的血液濾過透析.
表44 急性心不全患者の退院基準


- Home
- Ⅷ 急性心不全から慢性期への移行と退院の目安